(gekürzte Fassung, vollständige Version siehe Faktenblatt Zucker)
Hintergrund – Gehirn braucht Zucker
Das Gehirn ist der energetische Großverbraucher im menschlichen Körper (ca. 25% des Gesamtenergieverbrauchs). Diese Energie kann besonders einfach über den Blutzucker (Glukose) bereitgestellt werden. Von 1852 bis heute ist jedoch der pro Kopf-Verbrauch von raffiniertem Zucker in Deutschland (wie in allen Industrieländern) nahezu exponentiell angestiegen. Dieser Faktor 15 führt zu einer Überflutung des Körpers mit Zuckern im Wesentlichen in Form von Fruktose, Glukose und Saccharose.
Für die Aufrechterhaltung der Struktur und Funktion von Nervenzellen ist ausschließlich das Monosaccharid (Einfachzucker) Glukose (Traubenzucker) erforderlich. Die Glukose wird innerhalb der Zelle in den Brennstoff aller Zellen ATP (Adenosintriphosphat) umgewandelt.

Überzuckerung der süße Killer
Der springende Punkt ist der Weg, den die Glukose gehen muss, um aus dem Blut und dem extrazellulären Raum in die Zelle zu gelangen. Das Zaubermittel hierfür ist das von der Bauchspeicheldrüse produzierte Hormon Insulin. Jede Zelle hat sogenannte Insulinrezeptoren, die dafür sorgen, dass die Glukose in das Zellinnere transportiert wird – solange keine Insulinresistenz besteht.
Insulinresistenz liegt vor, wenn die Empfindlichkeit und das Ansprechverhalten der Insulinrezeptoren gestört und verändert sind. Die Glukose kann dann nicht mehr adäquat verwertet werden, der Blutzuckerspiegel steigt an und der gesamte Organismus wird oberhalb bestimmter Schwellwerte immens geschädigt. Insulinresistenz führt u.a. zu Suchtverhalten (Zuckersucht), Müdigkeitssyndrom, Essstörungen, Durchblutungsstörungen und Diabetes mellitus Typ 2.
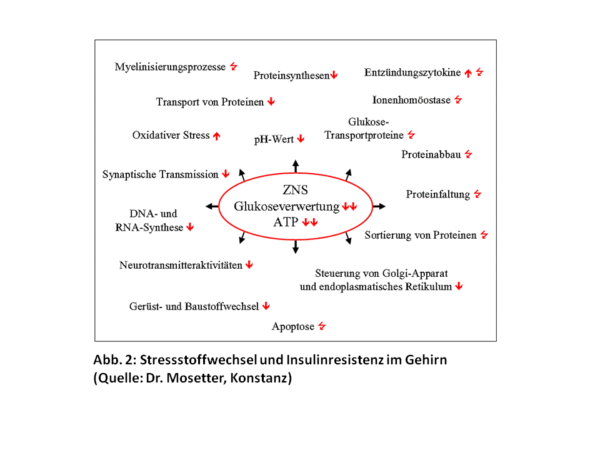
Was bedeutet Insulinresistenz für das Gehirn
Die Zellen im Gehirn können ebenfalls insulinresistent werden. Das Gehirn ist der jedoch der größte Energieverbraucher des Körpers, insofern ist eine mangelnde Energieversorgung katastrophal für alle kognitiven und motorischen Leistungen des Menschen. Ganz besonders stark werden die Gedächtnisleistung, die kognitiven Fähigkeiten und die Konzentration negativ beeinflusst. In gleichem Maße hängt das verstärkte Auftreten von Depressionen und Demenz [Razay 2007] eng mit der Insulinresistenz im Gehirn zusammen.
Die Insulinresistenz wird durch mangelnde körperliche Bewegung noch zusätzlich verstärkt. Dagegen verbessert jede Art der körperlichen/muskulären Aktivität die Empfindlichkeit der Insulinrezeptoren und erleichtert den Transport der Glukose in das Zellinnere [Knowler 2002].
Zusammenhänge mit der MS
Die Insulinresistenz und die daraus folgende mangelnde Glukoseverwertung in den Zellen hat für viele Aspekte der MS entscheidende Auswirkungen. Myelinisierungsprozesse sind gestört, der oxidative Stress nimmt zu, DNA und RNA-Synthesen sind gestört, die Zellapoptose [1] nimmt zu und der Proteintransport und -abbau sind fehlerhaft. Eine fortschreitende Schädigung der Nervenzellen und der Myelinscheiden ist nicht zu vermeiden.
Inzwischen konnte nachgewiesen werden, dass der Schweregrad einer MS-Erkrankung (gemessen am EDSS-Wert) eindeutig positiv mit einer Insulinresistenz korreliert ist. MS-Patienten mit Insulinresistenz hatten entsprechend auch höhere Spiegel entzündungsfördernde Botenstoffe (die Interleukine IL 6 und IL 17) im Blut und waren stärker von oxidativem Stress betroffen als Patienten ohne Insulinresistenz [Oliveira 2014].
Konsequenzen für die Behandlung der MS
Für die Behandlung der MS ergeben sich daraus zwei wesentliche Konsequenzen:
- Das Risiko einer sich möglicherweise ausbildenden Insulinresistenz ist durch geeignete Ernährung und körperliche Bewegung zu vermeiden.
- Für das Gehirn und die Nervenzellen ist die notwendige und gegebenenfalls gestörte Energieversorgung wieder herzustellen und/oder durch alternative Versorgungswege zusätzlich zu ermöglichen.
In Bezug auf alternative zusätzliche Versorgungswege gibt es dazu zwei Möglichkeiten: auf der einen Seite die Nutzung und gezielte Zufuhr gesunder Zucker (vor allem D-Galaktose) und auf der anderen Seite Ketonkörper.
Gute Zucker / schlechte Zucker
Zucker ist nicht gleich Zucker. Man unterscheidet Einfachzucker und Mehrfachzucker. Die einzelnen Vertreter dieser Gruppen unterscheiden sich wiederum stark in Bezug auf den Insulineffekt. Der Einfachzucker Traubenzucker (Glukose) und der Zweifachzucker Haushaltszucker (Saccharose) haben große Insulineffekte, während die Einfachzucker D-Galaktose (auch D(+)Galaktose geschrieben) oder Ribose nur sehr geringe oder keine Auswirkung auf den Insulinspiegel haben. Von besonderem Interesse ist dabei die D-Galaktose. D-Galaktose kann nämlich unabhängig vom Insulin von den Zellen aufgenommen werden. Innerhalb der Zelle kann dieser Zucker dann sehr einfach über Enzyme in Glukose umgewandelt werden und die Energieversorgung ist wieder sichergestellt.
Ketonkörper
Die Versorgung mit Zucker ist nicht essentiell. Energie kann auch über Stoffwechselvorgänge in der Leber in Form von Ketonkörpern (auch Ketokörper genannt) bereitgestellt werden. Ketonkörper ist die Sammelbezeichnung für chemische Verbindungen, die vor allem im Hungerstoffwechsel (Fasten, Reduktionsdiät oder kohlenhydratarme Ernährung) in der Leber gebildet werden. Die im Hungerstoffwechsel in der Leber gebildeten Ketonkörper stellen eine alternative Transportform der Energie dar. Dies ist der Grund dafür, dass der Mensch auch bei stark reduzierter Kohlehydratzufuhr über die Fettumwandlung in der Leber überleben kann und erklärt die heilsame und entschlackende Wirkung des Fastens.
Ketonkörper können aber auch direkt über die Nahrungsaufnahme gebildet werden, ohne den Umweg über den Hungerstoffwechsel gehen zu müssen. Eine Möglichkeit dafür bietet die Ernährung mit sogenannten MCTs (MediumChainTriglycerides). MCTs werden dank ihrer kompakten Größe von unserem Körper direkt vom Verdauungstrakt (Darm) über das Blut zur Leber befördert und zu energetischen Zwecken verstoffwechselt. Gesättigte Fettsäuren werden mit Blick auf die MS sehr oft in einem kritischen Licht betrachtet, dies gilt aber nicht für mittelkettige Fettsäuren[2]. Studien zeigen, dass die Einlagerung mittelkettiger Fettsäuren mit 12 Kohlenstoffatomen und sogar langkettiger Fettsäuren mit 14 Kohlenstoffatomen in den Zellmembranen invers mit dem EDSS[3] und dem FFS[4] korreliert ist, sich also günstig auf den Verlauf der Erkrankung auswirken [Hon 2009]. Die mittelkettige Laurinsäure (C12H24O2) ist ein Hauptbestandteil von Kokosöl und auch die langkettige Myristinsäure (C14H28O2) findet sich dort (Anteile je ca. 45% und 25%). Kokosöl spielt nicht nur unter diesem Gesichtspunkt eine besondere Rolle in der Ernährung bei MS.
Fruktose
Abschließend noch einige Bemerkungen zum Thema Fruktose. Fruktose oder Fruchtzucker ist wie die Glukose ein Einfachzucker. Fruktose hat einen niedrigen glykämischen Index, der den Blutzuckerspiegel, ähnlich wie die D-Galaktose, kaum ansteigen lässt. Aus diesem Grund wird er in der Öffentlichkeit als „harmloser Zucker“ umworben und hemmungslos als Süßungsmittel eingesetzt. Ein großer Teil der täglichen Zuckeraufnahme erfolgt heute somit über industriell hergestellten und mit Fruktose angereicherten Sirup aus Maisstärke (HFCS/ High-Fructose Corn Sirup). Oft wird auch der Ausdruck „Glukose-Fruktose-Sirup“ in der Zutatenliste verwandt, um die Sache zu verharmlosen.
Der Körper verstoffwechselt Fruktose komplett anders als Glukose; die gesamte Last der Metabolisierung von Fruktose liegt bei der Leber, in der überschüssige Fruktose sehr schnell in Fett umgewandelt wird. Dies erklärt u. A. die Gewichtszunahme und die abdominale Adipositas bei so vielen Westeuropäern und Nordamerikaner. Insgesamt ist die exzessive Verwendung von Fruktose ein Schlüsselfaktor für die zunehmende Ausbreitung der nicht-alkoholischen Fettleber und ein weiteres Element bei der Förderung einer unterschwelligen chronischen Entzündung im Körper [Basaranoglu 2013].
Natürlich vorkommender Fruchtzucker ist, sofern nicht schon Vorschädigungen vorliegen, weitestgehend unkritisch, da er nie in den industriell eingesetzten Konzentrationen vorkommt und praktisch immer im Verbund mit sekundären Pflanzenwirkstoffen, die die negativen Eigenschaften der Fruktose kompensieren helfen und vielfältige andere gesundheitsfördernde Eigenschaften haben.
Konkrete Empfehlungen in aller Kürze
- Umstellung der Ernährung auf Lebensmittel mit niedrigem Glykämischem Index (LOGI-Methode)
- Reduktion der Zufuhr von Zuckern mit starkem Einfluss auf den Insulinspiegel, insbesondere Saccharose (Haushaltszucker) und Glukose (Traubenzucker)
- Verzicht auf Produkte, die industriell hergestellten Fruchtzucker enthalten
- Ergänzungen der Ernährung mit Kokosöl und ggf. D-Galaktose
- Messung des B-Vitaminstatus und gegebenenfalls Supplementierung- Bewegung und Sport soweit wie möglich, regelmäßig und maßvoll
Kontraindikationen
Wenn im Säuglings- oder Kleinkindalter eine Galaktosämie (eine vererbte Stoffwechselstörung, Wahrscheinlichkeit 1 : 55000) festgestellt wurde, sollte D-Galaktose nicht eingenommen werden. Auch in der Schwangerschaft sollte auf D-Galaktose verzichtet werden.
Weiterführende Literatur & Weblinks
Vollständiges Faktenblatt Zucker und Multiple Sklerose Life-SMS 2015
Zucker der heimliche Killer; Kurt Mosetter, Thorsten Probost, Wolfgang A. Simon, Anna Cavelius; ISBN-13 978-3-8338-2758-7
www.galactose.de – viel Hintergrundwissen zum Wirkmechanismus der D-Galaktose
http://www.neuromyologie.de/content/Studien/Studien.html – eine Studiensammlung zu Themen rund um Insulinresistenz, D-Galaktose, Fettsäuren und verwandte Themen nicht nur in Bezug auf MS
[1] Unter Apoptose versteht man den kontrollierten, durch Genexpression gesteuerten „Selbstmord“ der Zelle.
[2] 6-12 Kohlenstoffatome
[3] EDSS – Expanded Disability Status Scale
[4] FSS – Functional Systems Scores
Version Life-SMS 30.09.2014

